SHD部門
取り扱い疾患
大動脈弁狭窄症、僧帽弁閉鎖不全症(器質性、機能性)、三尖弁閉鎖不全症、閉塞性肥大型心筋症、心房中隔欠損症、動脈管開存症、卵円孔開存など
特色
心臓の構造的異常、弁機能の異常に対して、カテーテルを用いた新しい治療に取り組んでいます。経カテーテル的大動脈弁植込み術(TAVI)、経皮的僧帽弁接合不全修復術(M-TEER)、経皮的心房中隔欠損閉鎖術、経皮的卵円孔開存閉鎖術、経皮的左心耳閉鎖術、経皮的中隔心筋焼灼術(PTSMA)など様々な治療を行っています。今年度からは経皮的三尖弁接合不全修復術(T-TEER)が始まります。技術の進歩に伴い、今後もさらなる発展が期待されている分野です。
経カテーテル的大動脈弁植込み術(TAVI: Transcatheter Aortic Valve Implantation)について
大阪大学医学部附属病院は、日本初のTAVIを実施しており、日本トップクラスの年間症例数(年間約100-150例)、累積症例数を経験しています。良好な成績を維持しており、さらなる低侵襲治療を目指して取り組んでいます。
TAVIとは
TAVIは、大腿動脈や左心室心尖部などからアプローチし、カテーテルを介して大動脈に人工弁を植込む治療で、開心術のリスクが高い大動脈弁狭窄症患者に対する低侵襲治療として注目をあびています。この疾患に対する標準的治療は大動脈弁置換術で、これは胸骨正中切開のもと人工心肺装置を使用し、心停止の状態で大動脈弁を人工弁に置換するものです。しかし、合併症や年齢などの点で、通常の大動脈弁置換術の適応がハイリスクと判断され、治療を受けられない患者さんが決して少なくないことが指摘されています。こうした背景から登場したのがTAVIで、日本では2013年10月に認可されました。大動脈弁置換術がハイリスクな患者さんにおいて、大動脈弁置換術と同等もしくはそれ以上に良好な術後早期成績をあげています。また、手術による患者さんへの身体的負担(手術侵襲)が少ないことから、患者さんの術後の生活の質(QOL)を維持できる可能性が高い治療としても知られています。
TAVIの方法
TAVIには、大腿動脈からカテーテルを挿入する「経大腿動脈アプローチ」と、肋骨の間を小さく切開し心臓の先端(心尖部)から直接カテーテルを挿入する「経心尖アプローチ」の大きく2通りのアプローチ方法があります。他にも、鎖骨下動脈アプローチや上行大動脈アプローチもあり、より安全なTAVIを目指し、それぞれの患者さんに合ったアプローチ方法をハートチームの合同カンファレンスにて検討・選択しています。どのアプローチでも身体への負担は少なく、低侵襲な治療が可能です。また、局所麻酔下、皮膚切開を行わないTAVI、いわゆる「超低侵襲TAVI (ultra less invasive TAVI: ULTAVI)」も積極的に行っています。最近では、大動脈、腸骨動脈領域に動脈硬化や血栓を認める方への頸動脈からのアプローチの症例も増えてきております。
最先端デバイスの導入・適応拡大
2013年10月に保険償還されたSAPIEN XTに加え、2016年1月にCoreValveが保険償還となり、日常臨床で使用されています。これらのデバイス(医療機器)に加え、現在ヨーロッパなどでは次世代の改良型デバイスが広く使用されています。両デバイスも発展を遂げているのに加え、Navitorシリーズも使用できるようになっております。当施設においては、より早く新しいデバイスを患者さんに提供すべく、TAVIの新規デバイスの治験の主幹施設を担い、さらには新規デバイスの臨床研究も当院倫理委員会承認のもと積極的に行っています。
透析状態の患者さんに対してもTAVIの認定施設となっており、日本トップクラスの症例数を経験しております。さらに外科的に(開胸手術下に)大動脈弁置換術やTAVIを受けられた後の人工弁機能不全に対してカテーテル的人工弁植込み術(Valve-in-Valve)も行っています。

TAVIの適応
合併症などにより大動脈弁置換術がハイリスク、手術不可能な患者さんがこれまでTAVIの適応とされていましたが、現在は大動脈弁置換術が中等度リスク、さらには低リスクの患者さんにも適応が拡大してきています。
また、下記のような患者さんも適応とされることが多くなります。
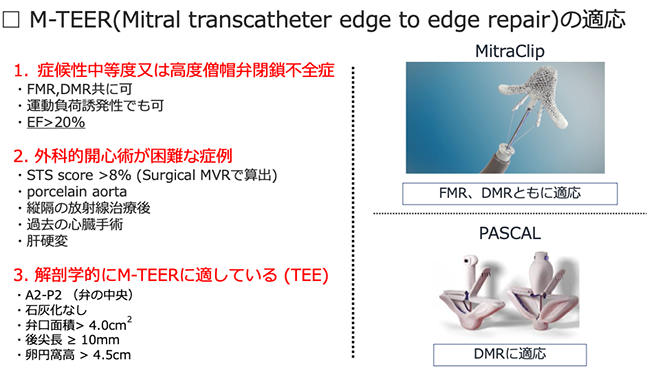
- 上行大動脈の石灰化が高度
- 肝硬変
- 放射線治療後
- 心臓手術後
- 高度の心不全
- 体力の低下した方
- 高齢(目安として80歳以上)の方
当院では、それぞれの症例に関して循環器内科・心臓血管外科を含むハートチームで詳細に検討し、外科的大動脈弁置換術かTAVIのどちらが患者さんにとって適しているか慎重に判断しています。
経皮的僧帽弁接合不全修復システム(M-TEER)について
僧帽弁閉鎖不全症とは
心臓は全身に血液を送り出すポンプとして働く臓器で中には4つの部屋があります。上側の二つを左心房、右心房と呼び、下側の二つを左心室、右心室と呼びます。この4つの部屋が拍動を繰り返すことで、心臓は効率的に血液を送り出すことができます。肺から酸素化された血液は左心房に送られ、左心房と左心室の間にある僧帽弁を通って左心室に送られます。左心室は心臓のポンプとして働き、左心室から駆出された血液は大動脈弁を通って大動脈から全身に送られます。
僧帽弁閉鎖不全症は、様々な原因により僧帽弁が完全に閉じなくなり、左心室が収縮した際に血液が左心室から左心房に逆流してしまう病気です。重症の僧帽弁閉鎖不全になると息切れやむくみなどの心不全症状が出現し、命に関わることがあります。
経皮的僧帽弁接合不全修復術(M-TEER)とは
僧帽弁閉鎖不全症の治療としては、病気の進行度によって、軽度や中等度の方は薬物療法、重症の方には外科手術が選択されてきました。何らかの理由で外科手術が受けられない患者さん、また外科手術リスクの高い患者さんに対して、カテーテルにより僧帽弁閉鎖不全症を治療するM―TEERが2018年4月より保険適応となりました。
足の付け根の静脈からカテーテルを挿入し、クリップを僧帽弁まで到達させ、接合が悪くなっている僧帽弁をつかんで、引き合わせる事により、逆流を減らす低侵襲の治療です。
大阪大学医学部附属病院では保険適応となった2018年4月より施設認定を取得し、心臓血管外科とハートチームを形成して、僧帽弁閉鎖不全症に対して最適な治療を選択、提供しています。今ではMitraClipとPASCALの2種類のデバイスが使用できるようになっております。
よくあるご質問
Q) どの様な方が適応になりますか。
A) M-TEER治療は、左室駆出率が20%以上、有症候性の高度僧帽弁閉鎖不全 (重症度評価3+または4+)、外科的開心術が困難な患者様が適応になります。
Q) 入院期間はどれくらいでしょうか。
A) 開胸手術ではないため、一般的には1週間程度です。患者様の心不全治療や検査状況によっては延長される場合があります。
Q) 透析を受けている人も治療をうけられますか。
A) マイトラクリップ治療は透析患者様にも治療を実施できます。
Q) 僧帽弁逸脱症に対しても治療効果がありますか。
A) マイトラクリップ治療は、一次性(器質性)、二次性(機能性)閉鎖不全症の両方で治療効果が得られています。
Q) どの程度の僧帽弁閉鎖不全症、病状であれば、治療可能でしょうか。
A) 紹介状と心エコー図検査などの検査情報がありましたら、マイトラクリップ治療ができるのか評価させて頂きます。
経カテーテル的心房中隔欠損(ASD)閉鎖術について
心房中隔欠損(ASD)とは
心房中隔欠損(Atrial septal defect : ASD)は左心房と右心房の間の壁(心房中隔)に穴が開いている先天性心疾患です。幼少期には無症状であることも多いですが、欠損孔を通じて左心房から右心房に血液が流れる状態が続くことで、年齢を重ねるごとに右心不全や不整脈などから息切れや動悸の症状を生じます。治療が必要かどうかは欠損孔を流れる血液の量や心臓にかかる負荷の程度などによって決定します。治療法としては心臓外科治療とカテーテル治療があり、胸を切開して欠損孔を直接閉鎖する外科治療は心臓血管外科で行い、カテーテル治療は循環器内科で行います。
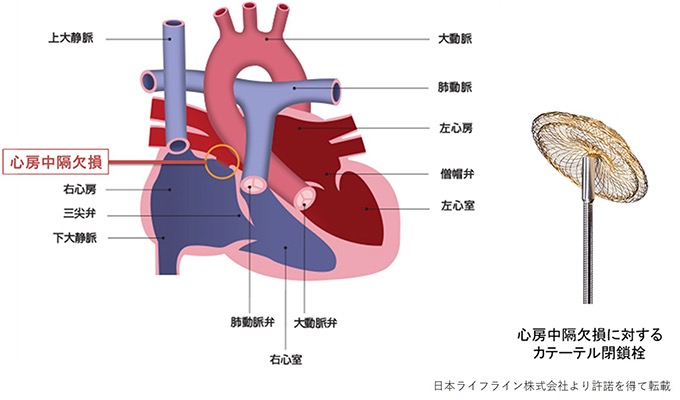
心房中隔欠損に対するカテーテル治療
カテーテル治療は外科的治療と比較して傷が小さく人工心肺のリスクがないなど、身体への負担が少なく入院期間も短く済むというメリットがあります。ただし、心房中隔欠損の位置や大きさによってはカテーテルでの閉鎖ができないため、精密検査の結果で外科的治療となる場合があります。
当科ではSHDチーム、ACHDチーム、心エコーチーム、心臓血管外科で連携して患者さんにとってベストな心房中隔欠損の治療を判断していきます。
経カテーテル的卵円孔開存(PFO)閉鎖術について
卵円孔開存(PFO)とは
卵円孔は、胎生期に母体臍帯血を右心房より左心房に血流を流入させる心内構造であり、出生後に肺血流の増加により左心房圧が上昇するため、多くは生後数日から数か月以内に閉鎖します。しかし、これらが癒合閉鎖しない場合、一方向弁の形態となり、運動時や咳嗽時のいきみにより、右心房圧が左心房圧を超える際に右-左シャントが生じるようになり、卵円孔開存 (patent foramen ovale: PFO)と呼ばれ、一般成人の約20-30%有していると報告されています。
奇異性脳塞栓症
奇異性脳塞栓とは、下肢静脈から剥離した血栓がPFOを通じて右房から左房に入り、脳塞栓を発症する機序です。我が国の報告では奇異性脳塞栓症は急性期脳梗塞の5%に過ぎないと報告されていますが、脳梗塞は年間約20万人が発症しており、1万人がこのような機序に該当することになります。
卵円孔開存に対するカテーテル治療
奇異性脳塞栓既往の高リスクのPFOはカテーテル治療の適応となり、手技は循環器内科が行います。
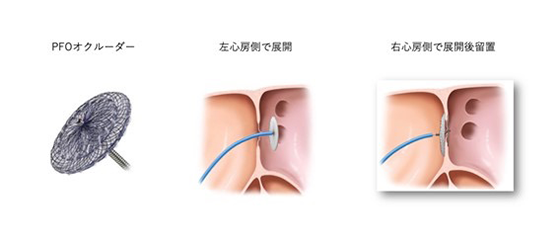
当科ではSHDチームと当院神経内科・脳卒中科で連携してBrain heart teamとして卵円孔開存、奇異性脳塞栓の治療にあたっています。
問い合わせ
SHDに興味のある方、患者さんの相談等あれば遠慮なくご連絡ください。
連絡先:06-6879-3640(循環器内科学総合受付)
SHD専門外来 毎週水曜日午後 循環器内科 中村 大輔
その他、循環器内科初診外来でも毎日受け付けています。
スタッフ

中村 大輔(なかむら だいすけ)
病棟医長、虚血、SHD主任
【略歴】
平成18年3月 大阪大学医学部卒業
平成18年4月 − 平成20年3月 大阪労災病院 初期研修医
平成20年4月 − 平成23年3月 大阪労災病院循環器内科 後期研修医
平成23年4月 − 平成26年3月 大阪労災病院循環器内科 医員
平成26年4月 − 平成28年6月 Cardiovascular Imaging Core Laboratory, Harrington Heart and Vascular Institute, University Hospitals Case Medical Center, Research associate
平成28年7月 − 平成31年6月 大阪労災病院循環器内科 医長
平成31年7月 – 令和7年9月 大阪大学大学院医学系研究科 循環器内科学 特任助教
令和7年10月〜令和8年2月 大阪大学大学院医学系研究科 循環器内科学 特任助教、病棟医長
令和8年2月 大阪大学大学院医学部医学科 医学博士
令和8年3月〜 大阪大学大学院医学系研究科 循環器内科学 助教、病棟医長
【専門医・認定医】
日本内科学会 認定内科医
日本内科学会 総合内科専門医
日本循環器学会 循環器専門医
日本心血管インターベンション学会 心血管カテーテル治療専門医
TAVI指導医 (Sapien、Evolute、Navitorシリーズ)
経皮的心房中隔欠損閉鎖術実施医 (Amplatzer、Figulla Flex Ⅱ)
【主任からのメッセージ】
構造的心疾患に対して最適なカテーテル治療を提供できるよう努めます。

奥野 翔太(おくの しょうた)
【略歴】
平成24年3月 大阪大学医学部卒業
平成24年4月 – 平成26年3月 関西ろうさい病院 初期研修医
平成26年4月 – 平成29年3月 関西ろうさい病院 循環器内科 後期研修医
平成29年4月 – 令和2年3月 関西ろうさい病院 循環器内科 医員
令和2年4月 – 令和6年3月 大阪大学大学院医学系研究科 循環器内科学 博士課程
令和6年4月 – 大阪大学大学院医学系研究科 循環器内科学 特任助教
【専門医・認定医】
日本内科学会 認定内科医
日本内科学会 総合内科専門医
日本循環器学会 循環器専門医
日本心血管インターベンション学会 心血管カテーテル治療認定医

小杉 隼平(こすぎ しゅんぺい)
【略歴】
平成24年3月 和歌山県立医科大学医学部 卒業
平成24年4月 – 平成25年3月 大阪厚生年金病院(現・JCHO大阪病院)初期研修医
平成25年4月 – 平成26年3月 大阪市立大学医学部附属病院(現・大阪公立大学医学部附属病院)初期研修医
平成26年4月 – 平成30年3月 JCHO大阪病院 循環器内科 医員
平成30年4月 – 令和5年3月 国立病院機構大阪医療センター 循環器内科医員
令和5年4月 – 令和7年9月 大阪大学大学院医学系研究科 循環器内科学 医員
令和7年10月 – 大阪大学大学院医学系研究科 循環器内科学 特任助教
【専門医・認定医】
日本内科学会 認定内科医
日本内科学会 総合内科専門医
日本循環器学会 循環器専門医
日本心血管インターベンション治療学会 心血管カテーテル治療専門医
TAVI実施医(SAPIEN・CoreValveシリーズ)

松廣 裕(まつひろ ゆたか)
【略歴】
平成25年3月 大阪大学医学部卒
平成25年4月 – 平成27年3月 大阪労災病院初期研修医
平成27年4月 – 平成30年3月 大阪労災病院循環器内科後期研修医
平成30年4月 – 令和4年6月 大阪労災病院循環器内科医員
令和4年7月 – 大阪大学大学院医学系研究科 循環器内科学 医員
令和8年4月 – 大阪大学大学院医学系研究科 循環器内科学 特任助教
【専門医・認定医】
日本内科学会 認定内科医
日本内科学会 総合内科専門医
日本循環器学会 循環器専門医
日本心血管インターベンション学会 心血管カテーテル治療認定医

菅江 宏樹(すがえ ひろき)
【略歴】
平成28年3月 大阪大学医学部卒業
平成28年4月 – 平成30年3月 大阪労災病院初期研修医
平成30年4月 – 令和1年3月 大阪労災病院循環器内科後期研修医
令和1年4月 – 令和2年3月 関西労災病院循環器内科後期研修医
令和2年4月 – 令和3年3月 大阪労災病院循環器内科後期研修医
令和3年4月 – 令和5年6月 大阪労災病院循環器内科医員
令和5年7月 – 大阪大学大学院医学系研究科 循環器内科学医
【専門医・認定医】
日本内科学会 内科専門医
日本心血管インターベンション学会 心血管カテーテル治療認定医
TAVI実施医 (Sapienシリーズ)

東野 奈生子(ひがしの なおこ)
【略歴】
平成28年3月 和歌山県立医科大学医学部 卒業
平成28年4月 – 平成30年3月 関西労災病院初期研修医
平成30年4月 – 平成31年3月 関西労災病院循環器内科後期研修医
平成31年4月 – 令和2年3月 大阪労災病院循環器内科後期研修医
令和2年4月 – 令和3年3月 大阪労災病院循環器内科後期研修医
令和3年4月 – 令和6年3月 関西労災病院循環器内科医員
令和6年4月 – 大阪大学大学院医学系研究科 循環器内科学医
【専門医・認定医】
日本内科学会 内科専門医
日本循環器学会 循環器専門医
日本心血管インターベンション学会 心血管カテーテル治療認定医






