重症心不全・移植専攻医育成プログラム
重症心不全・移植専攻医育成プログラム概要
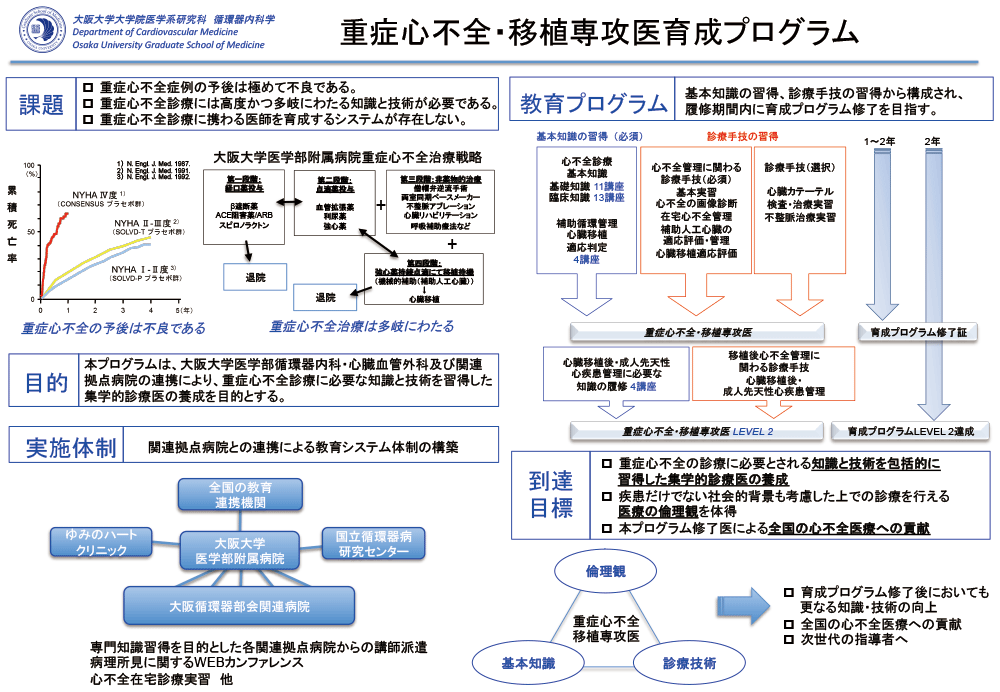
高度の収縮能低下を伴い補助人工心臓や心移植を必要とする重症心不全の診療には、初期・後期研修で培われた臨床基盤に加え、さらに高度な知識・技術が求められます。臨床力、探究心を更に高めることを目標に、大阪大学循環器内科は重症心不全治療医養成プログラムを実施しています。本プログラムでは、診断・治療手技の習得や病態生理をより深く理解することは勿論、心臓病の基本的な分子生物学的背景を学び、基礎研究面のとりくみや世界の趨勢を知るための講義も用意しており、臨床における探究心を高め、ひいてはそれが臨床力につながることを目指します。更に、終末期心不全の管理・緩和治療を学び、患者サイドから治療を考える倫理観を習得することも目標とします。文科省管轄病院であることを活かし、1年コースを終了すると大阪大学総長名で修了書を授与いたします。
重症心不全・移植専攻医育成プログラムの紹介
【はじめに】
大阪大学医学部附属病院 循環器内科の特徴:重症患者治療を重視
限られた病床で当院での加療が必要な症例への対応を集中的に行うため、重症疾患に重点を置き、他院からの重症症例の転院依頼は断らず治療にあたっています。心不全では、心臓移植の適応となる若年HFrEF症例(65歳未満)が当院心不全入院全体の6-7割を占めます。重症心不全・移植専攻医育成プログラムでは、重症心不全症例の主治医業務が臨床業務の中心となります。
重症心不全治療に没頭できます
心臓移植や補助人工心臓(LVAD)の適応評価を要する最重症例を数多く担当できます。担当患者数は、概ね4-6人程度であり、重症症例1例1例を、時間をかけてじっくり考え、治療戦略を立てる訓練をします。また、2か月間、集中治療部(ICU)に出向し、心臓移植やLVAD装着術後急性期の管理やIMPELLAなどの補助循環装着中の管理を学習します。研修医としてICUをローテートした時とは異なり、循環器疾患の専門的な知識を身に付けた状態でICUに勤務し同じ症例を別の角度から診ることは、新たな発見につながるでしょう。
ある程度のduty (心エコー図検査、心肺運動負荷試験、心臓CT当番など)はありますが、通常のPCIや非心不全症例のアブレーション入院などを担当することはほとんどなく、純粋に心不全に没頭する1年間を過ごすことができます。
【本プログラムから得られること】
目次
- 静脈内投与・経口強心薬・心不全新薬の用い方
- 補助循環の用い方
- 植込み型補助人工心臓の適応から合併症管理まで
- 心臓移植の適応・申請から術後管理まで
- 在宅重症心不全治療について弓野大先生に学ぶ
- 心不全緩和医療に触れる
重症心不全診療について学べること
静脈内投与・経口強心薬・心不全新薬の用い方
当院は国内でも有数の心臓移植施設であり、西日本を中心とした広範な地域より比較的若年の重症心不全症例を受け入れています。特に静注強心薬を要する症例が多いため、カテコラミンやPDE3阻害薬、ジギタリスの使い方に関しては1年間でしっかりと身に付きます。ARNI、イバブラジン、SGLT2阻害薬など心不全新薬も含め、なんとなく使ってみるといったものではなく、何を目的として、どのように使い、その結果として何が得られるかというプロセスを重要視しています。
補助循環の用い方
当院では年間で10-15例程度のIMPELLA、V-A ECMO症例があり、ほとんどが重度の心原性ショックで長期的なサポートを要します。補助循環症例はハートセンターとして、心臓血管外科と連携しながら診療を行っており、IMPELLA、V-A ECMOで改善しない症例においてcentral ECMOや体外式Bi-VADへの移行やV-V ECMOの追加を行うなど、あまり経験できないような重症症例の管理に関わるチャンスもあります。
IMPELLAに関しては、今まで触れたことのない先生でも、数例の経験で、自信を持って装着手技、管理、離脱の適応評価が行えるようになります。IMPELLA装着症例の中には、一時的な補助循環に依存してしまい、補助循環下で心臓移植申請を行い、植え込み型VADへ移行するような症例を経験することもあります。
植込み型補助人工心臓の適応から合併症管理まで
当院では年間20-30件の植込み型補助人工心臓装着を行っています。受け持った重症心不全症例の補助人工心臓の適応や装着のタイミングの決定、術後急性期を過ぎた後の補助人工心臓の管理、退院までのプログラムなどを上級医と相談しながら主治医として対応して頂きます。また、人工心臓装着後の右心不全、大動脈弁逆流、消化管出血、脳卒中などの合併症で再入院となる症例の主治医として、合併症の対応も学ぶことができます。1年間の研修後、植込み型補助人工心臓管理医の試験を受けて資格を取得することも可能です。実際に2019年度の卒業生2名が試験に合格し、資格を取得しています。また、2021年度にはDestination Therapy(DT)が始まる予定であり、日本に先駆けて経験することも可能です。
心臓移植の適応・申請から術後管理まで
当院では年間30例程度の心臓移植申請を行っています。そのうち5例程度の症例について、移植適応の判断、実際の心臓移植申請、申請後の補助人工心臓装着の適応やタイミングの判断などを主治医として学ぶことができます。当プログラムで1年間経験を積めば、移植適応を判断できるようになります。
また、年間30例程度の心臓移植を行っており、移植手術を見学する機会も十分にあります。術後の拒絶反応チェックのための心筋生検を中心に心移植術後も診療に関わり管理を学ぶことができます。心筋生検は指導医とともに検鏡を行い、拒絶反応の有無を自分の目で確認し、結果に基づいた免疫抑制療法の調整を行います。また心臓移植後遠隔期の心臓・心臓外合併症への対応、定期的な拒絶反応チェックの入院なども学ぶことができます。当院は国内唯一の心肺同時移植の経験施設でありこのような症例も経験できます。
在宅重症心不全治療について弓野大先生に学ぶ
秋頃に東京または大阪の「ゆみのハートクリニック」「のぞみハートクリニック」に1週間研修に行って頂きます。心臓移植や補助人工心臓の適応外となった患者様が、自宅でどのように過ごされるのが望ましいのか、また医師としてどのように関わっていくべきかを、実際に患者様の自宅へ往診に行って、自分の目で見て頂きます。
心不全緩和医療に触れる
当院では、多職種による「心和」チームとして重症心不全症例を対象とした緩和医療を行っています。Advanced Care Planning(ACP)の実際、Decision Makingの過程から緩和医療のための薬物の使用法などと共にこの分野の課題を学ぶことができます。
一般臨床にもつながること:疾患
二次性心筋症の鑑別
当院は移植申請を行う過程で、多くの二次性心筋症の鑑別を行います。過去2年間でも、褐色細胞腫・パラガングリオーマに伴うカテコラミン心筋症のショック症例、周産期心筋症のショック症例、筋ジストロフィーに伴う心筋症、原発性アルドステロン症に伴う心筋症、不整脈原性右室心筋症などの入院がありました。これらの心筋症を見逃さないためのアルゴリズムを学びます。より普遍的な二次性心筋症である心臓サルコイドーシスの診断やステロイド導入、ATTRアミロイドーシスに対するタファミジス適応評価(実際の投薬は外来)なども経験できます。
劇症型心筋炎の救命治療
当院では、年間10-15例程度、他院で対応困難である劇症型心筋炎を診療します。多くの症例はIMPELLAやV-A ECMOなどの補助循環を要しており、補助循環下での心筋生検、検鏡による診断/組織型確定と免疫抑制療法の適応判断、補助循環のエスカレーション、デエスカレーションの判断などを学ぶことができます。改善を認めない症例に関しては、体外式補助人工心臓(Bi-VAD)やcentral ECMOなどの特殊な補助循環への移行、緊急審議による移植申請からの植込み型補助人工心臓への移行も経験できます。
成人先天性心疾患の診療
当院は成人先天性心疾患専門医総合修練施設であり、成人に達した先天性心疾患(ACHD)症例の小児科から循環器内科への移行を進めています。大阪でACHD専門外来を行っている唯一の循環器内科です。遠隔期合併症を起こした症例は入院で精査加療を担当します。小児科、心臓血管外科と合同で行っているACHDカンファレンスにも参加し、より深く学ぶことができます。
一般臨床にもつながること:診断法
心筋生検・病理
当院では年間200件程度の右室心筋生検を実施しており、週1-2件程度を術者として経験できます。1年経験すれば一人で自信を持って手技を実施できるレベルまで到達可能です。心筋病理は、病理医のレポートで確認するだけでなく、実際の画像を容易に閲覧できる環境を整えています。病理部とも連携し、心筋炎など急ぐ症例では午前中に採取した生検検体を夕方には検鏡し、治療方針を決定します。また、国立循環器病センターを含む全国の施設と合同で年に数回のWebカンファレンスを実施しています。
遺伝子検査
研究の範囲内ですが、心筋症の遺伝子検査を積極的に行っています。全エクソーム解析結果を日本(もしくは世界)最速で出せる体制を整えており、主治医として担当した症例の臨床情報と遺伝子検査結果をすり合わせるカンファレンスを通して、倫理的側面も含めた遺伝学的検査のプロセスを学ぶ機会が得られます。
画像診断 (心エコー図、CT/MRI、RI)
当院では、特に治療反応性を予測する画像診断に力を入れており、既に単純CT、Fibroscanによる肝硬度、心電図、心エコーストレイン、Tc−MIBI心筋シンチグラム、心筋生検電子顕微鏡における核クロマチン形態については、当院独自の方法を確立し臨床に取り入れています。上記下線部は、当院以外の施設との多施設共同前向き研究を実施または予定しています。このような新しい方法を含んだ画像診断全般について学ぶことができます。
本プログラムから得られること:その他
重症心不全に関する講義、画像カンファレンス
年間28単位の講義では、臨床的な内容だけでなく、基礎研究や再生医療など幅広い分野において、一部院外の講師も含むエキスパートがプログラム受講生のために講義を行います。また、年間16回の画像カンファレンス(MRI、心筋シンチグラフィー、心エコー、心筋病理)を開催しており、循環器疾患画像診断に必要な知識を体系的に学ぶことができます。
General Cardiologyの概念
当院は、不整脈、虚血性心疾患、SHDの手技をサブスペシャリティとしている医師がチームとして診療にあたっていますが、心不全症例のカンファレンスは全員で行い、できるだけ垣根を取り払いながら診療を行うように心がけています。重症心不全に伴う心房細動や心室頻拍へのアブレーション、あらゆる植込み型心臓デバイス・リード抜去、TAVI・MitraClipなど様々な治療が可能です。新しいデバイスの治験も積極的に行っており、2021年度は三尖弁へのカテーテル治療を予定しています。重症心不全診療において必要な手技・治療は一通り可能であり、これらのチームのメンバーも一緒にカンファレンスを行っているため気軽に相談、サポートを受けることが可能です。
全国の様々な医師との交流
重症心不全プログラムには、日本全国の様々な地域で将来的に心不全診療の中心を担う医師が集まってこられます。既に18人の卒業生を抱え、定期的に同窓会も開催しており、他施設の医師と深い交流を持てることは、今後の大きな財産になると思います。
本プログラム参加者出身大学、病院
2016年度(第2期) 奈良県立医科大学、独協医科大学、岩手医科大学、東京ベイ浦安市川医療センター
2019年度(第5期) 鹿児島大学、愛媛大学、虎ノ門病院、聖マリアンナ医科大学
担当者連絡先
肥後 修一朗
Mail: higo-s@cardiology.med.osaka-u.ac.jp